3. Formen der Urtikaria
Die spontane Urtikaria ist die häufigste Form der Nesselsucht. Jeder Vierte von uns entwickelt im Laufe des Lebens eine spontane Urtikaria. Das Bezeichnende daran ist, dass die Beschwerden „wie aus heiterem Himmel“ auftreten. In der Regel können die Krankheitszeichen (Quaddeln, Juckreiz und tiefe Hautschwellungen) also nicht gewollt herbeigeführt werden, und auf den ersten Blick lässt sich nicht sagen, welche Auslöser und Ursachen hinter ihrem Auftreten stecken. Meist hält eine spontane Urtikaria nur wenige Tage oder Wochen an. Sie wird dann als akute spontane Urtikaria bezeichnet. Bei bis zu 10% aller Patienten, die eine akute spontane Urtikaria entwickeln, dauern die Beschwerden jedoch länger als 6 Wochen an. Man spricht dann von einer chronischen spontanen Urtikaria.
3.1.1 Akute spontane Urtikaria
von Frank Siebenhaar
Bei einer akuten spontanen Urtikaria kommt es für wenige Tage oder Wochen zu den unverwechselbaren Krankheitszeichen und Beschwerden einer Nesselsucht Das Krankheitsbild entsteht meist innerhalb von Stunden oder wenigen Tagen und klingt dann langsam wieder ab. Die Ursache bleibt oft unklar, jedoch lässt sich in vielen Fällen vermuten, was das Auftreten der Beschwerden ausgelöst hat, z.B. ein Infekt und/oder die Einnahme einer Schmerztablette oder anderer Medikamente (auch solcher, die zuvor gut vertragen wurden).
Die meisten Fälle (> 90%) einer akuten spontanen Urtikaria dauern nur wenige Tage bis Wochen an und lassen sich in dieser Zeit gut therapeutisch kontrollieren. Die Behandlung der akuten spontanen Urtikaria besteht in erster Linie in der Unterdrückung der Beschwerden, und es ist in der Regel nicht notwendig und nicht sinnvoll, eine intensive Suche nach den Ursachen durchzuführen. Wenn der Verdacht besteht, dass die Urtikaria auf einer Allergie beruht, z.B. gegen ein Nahrungsmittel, kann es sinnvoll sein, eine allergologische Untersuchung durchzuführen. Entscheidend ist es, mögliche Komplikationen (Luftnot, Schluckbeschwerden) zu erkennen und zu behandeln sowie mögliche Auslöser, soweit bekannt, in Zukunft zu meiden.
Beschwerden
Bei einer akuten spontanen Urtikaria treten Hautrötungen,Quaddeln und/oder Angioödeme auf, also die typischen Beschwerden einer Nesselsucht. Die Quaddeln gehen mit starkem Juckreiz und manchmal auch mit Brennen und Schmerzhaftigkeit der Haut einher (Abb. 9).
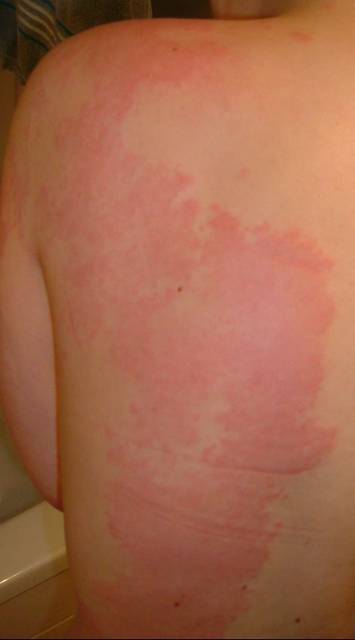
Abbildung 9: Großflächige Quaddeln bei spontaner Urtikaria (Quelle: www.urtikaria.net)
Während die Quaddeln an allen Körperarealen auftreten, sind Angioödeme (tiefen Hautschwellungen) häufig im Gesichtsbereich, an Händen und Füßen oder im Genitalbereich zu sehen. Bei einer schweren akuten spontanen Urtikaria kann es zu erhöhter Körpertemperatur kommen, daneben können Kopfschmerzen, Durchfall, Atem- und Schluckbeschwerden, Gelenkbeschwerden, Müdigkeit und Abgeschlagenheit auftreten. Oft ist nicht klar zu unterscheiden, ob diese Beschwerden der Urtikaria selbst oder einem zugrundeliegenden Infekt zuzuordnen sind.
Auslöser und Ursachen
Zu den häufigeren Ursachen einer akuten spontanen Urtikaria gehören Infekte (z.B. der Atemwege), Unverträglichkeiten gegenüber Medikamenten (z.B. Acetylsalicylsäure, die unter anderem in Aspirin® und Thomapyrin® enthalten ist) und Nahrungsmittelallergien/-intoleranzen. Waschmittel oder Körperpflegeprodukte wie Shampoos, Cremes oder Duschgels sind hingegen fast nie Auslöser einer Urtikaria. Medikamente, die häufiger eine Urtikaria auslösen:
- fiebersenkende Schmerzmittel (Acetylsalicylsäure = ASS, Diclofenac, Ibuprofen)
- Antibiotika (Penicilline, Cephalosporine)
Im Prinzip können fast alle Medikamente eine akute spontane Urtikaria auslösen. Ein wichtiger Hinweis ist dann das Vorliegen eines engen zeitlichen Zusammenhangs zwischen dem Beginn der Einnahme des Medikaments und dem Beginn der urtikariellen Beschwerden. Die Diagnose einer Medikamentenallergie sollte vorsichtig gestellt werden, da dies für den Patienten bedeutet, dass er das Medikament in Zukunft nicht mehr erhalten darf.
Untersuchungen
Weiterführende Untersuchungen oder gar eine aufwendige Suche nach Auslösern und Ursachen einer akuten spontanen Urtikaria sind in der Regel nicht notwendig. Erstens ist der Grund in vielen Fällen offensichtlich, z.B. wenn die Nesselsucht im Rahmen eines Infektes der oberen Atemwege („Grippe“, „Erkältung“) auftritt oder nach Einnahme eines Medikaments (z.B. Aspirin®). Zweitens heilt die akute spontane Urtikaria in den allermeisten Fällen innerhalb weniger Tage bis Wochen ab. Weiterführende Untersuchungen sind nur sinnvoll, wenn der Verdacht auf eine echte allergische Reaktion besteht oder anderweitig schwere Grunderkrankungen vermutet werden.
Behandlung
Glücklicherweise dauert es meist ja nur wenige Tage, bis die Beschwerden einer akuten Urtikaria von alleine wieder abklingen. Deshalb wird diese Form der Nesselsucht symptomatisch behandelt, das heißt, das Auftreten von Quaddeln, Juckreiz und/oder Angioödemen wird mit Medikamenten, sog. Antihistaminika (auch Antiallergika genannt), unterdrückt. Dabei kann für wenige Tage oder Wochen ggf. auch eine erhöhte Dosierung notwendig sein. Die Antihistaminika sollten in dieser Zeit regelmäßig, also täglich und nicht nur bedarfsweise eingenommen werden. Wenn eine akute spontane Urtikaria schwer verläuft und z.B. mit Angioödemen, Schluckbeschwerden oder Atemnot einhergeht, müssen weitere Medikamente (wie z.B. Kortisonpräparate) eingenommen werden. Lokale Therapeutika sind wenig effektiv. Natürlich sollten vermutete Auslöser, soweit dies möglich ist, in Zukunft gemieden werden.
3.1.2 Chronische spontane Urtikaria
von Karoline Krause
Beschwerden
Sobald die Symptome einer spontanen Urtikaria für länger als 6 Wochen auftreten, spricht man von einer chronischen spontanen Urtikaria. Dann beginnt die Wahrscheinlichkeit zu sinken, dass die Erkrankung innerhalb kurzer Zeit wieder verschwindet. Eine solche Nesselsucht, bei der Quaddeln und/oder Angioödeme täglich, wöchentlich oder seltener auftreten können, kann Jahre (und manchmal Jahrzehnte) andauern und ist häufig nicht ohne die regelmäßige Einnahme von Medikamenten auszuhalten. Der chronischen spontanen Urtikaria liegt eine Vielzahl von Ursachen zugrunde.
Auslöser und Ursachen
Bei schwer verlaufenden, therapieresistenten und lange bestehenden Fällen einer chronischen spontanen Urtikaria empfiehlt sich eine gründliche Suche nach Auslösern und Ursachen mit dem Ziel, diese zu identifizieren und (möglichst) zu beseitigen. Dass die Nesselsucht durch viele verschiedene Ursachen und Auslöser hervorgerufen werden kann liegt daran, dass Mastzellen durch eine große Vielzahl von Faktoren aktiviert werden können. Diese auslösenden Faktoren lassen sich zu 3 Untergruppen zusammenfassen:
- Autoreaktive Urtikaria: Unverträglichkeit von körpereigenen Stoffen
- Infekturtikaria: Reaktion auf einen chronischen Infektions- oder Entzündungsherd, der außer der Urtikaria keine weiteren Beschwerden verursachen muss, z.B. im Verdauungstrakt
- Intoleranzurtikaria: Überempfindlichkeit gegen Nahrungsmittelbestandteile wie z.B. Farb-, Aroma- oder Konservierungsstoffe und histaminreiche Lebensmittel oder sogenannten Histaminliberatoren. Diese Stoffe kommen auch in ganz natürlichen Nahrungsmitteln vor.
Medikamente können ebenfalls solche Unverträglichkeitsreaktionen hervorrufen, z.B. Acetylsalicylsäure, die unter anderem in Aspirin® und Thomapyrin® enthalten ist, aber auch weitere Schmerzmittel und Medikamente gegen ganz andere Beschwerden.
Etwa zwei Drittel aller Fälle von chronischer spontaner Urtikaria lassen sich einer der oben genannten Gruppen zuordnen. Andere Ursachen der chronischen spontanen Urtikaria, wie z.B. Allergien gegen Nahrungsmittel sind sehr selten. Bei etwa einem Drittel der Patienten findet sich trotz genauer Durchuntersuchung keine zugrunde liegende Ursache.
Untersuchungen
Bei jeder chronischen spontanen Urtikaria muss zunächst sichergestellt werden, dass es sich tatsächlich um eine solche handelt. Dann sollte die Schwere der Erkrankung ermittelt und die Beeinträchtigung der Lebensqualität bestimmt werden. Außerdem sollte mit Blutuntersuchungen festgestellt werden, ob Zeichen einer schweren Entzündung vorliegen. Liegt eine schwer verlaufende, therapieresistente und lange bestehende chronische spontane Urtikaria vor, sollte nach zugrundeliegenden Ursachen gesucht werden, also geprüft werden, ob eine autoreaktive Urtikaria, eine Infekturtikaria oder eine Intoleranzurtikaria vorliegt.
Eine autoreaktive Urtikaria lässt sich mit Hilfe des autologen Serumtests (ASST=autologous skin serum test) einfach, rasch und sicher diagnostizieren. Dazu wird aus frisch entnommenem Vollblut Serum gewonnen, das dem Patienten in einer Art Allergietest in die Haut gespritzt wird. Entsteht an der Stelle eine Quaddel, zeigt dies an, dass der Patient auf sein eigenes Serum „allergisch“ reagiert.
Vor allem Infektionen im Magen-Darm-Bereich durch Helicobacter pylori, sowie Infektionen im Hals-Nasen-Ohren-Bereich oder der Zahnwurzeln sind besonders häufig die Ursache einer Infekturtikaria. Die Diagnostik einer Infekturtikaria konzentriert sich auf die Suche nach Infekten in diesen Bereichen.
Die Diagnose der Intoleranzurtikaria erfolgt durch eine spezielle Diät, die 4 Wochen lang durchgeführt wird. Diese führt bei Patienten mit Intoleranzurtikaria zu einer deutlichen Verbesserung bis hin zur Beschwerdefreiheit. Allergietests sind bei dieser Form der Nahrungsmittelunverträglichkeit nicht sinnvoll.
Behandlung
Ziel der Behandlung der chronischen spontanen Urtikaria ist die Beschwerdefreiheit. Wo möglich sollte dies durch eine Heilung der chronischen spontanen Urtikaria, also durch die Beseitigung der zugrunde liegenden Ursache erfolgen. So sollte z.B. bei einer Infekturtikaria der Infektherd beseitigt und bei einer Intoleranzurtikaria sollten die auslösenden Stoffe gemieden werden. Ist ein solcher sogenannter kurativer Therapieansatz nicht möglich oder nicht erfolgreich, kommen symptomatische Behandlungsverfahren zum Einsatz. Die internationale Leitlinie für die chronische Urtikaria empfiehlt ein dreistufiges Therapieschema. Die Basistherapie besteht in der Einnahme von nicht müde machenden Antihistaminika sogenannten Antihistaminika der 2. Generation. Die Therapie sollte zunächst in der zugelassenen Dosierung begonnen werden. Wichtig ist dabei eine regelmäßige Einnahme, nur dann können die Antihistaminika ihre volle Wirkung entfalten und vor dem Auftreten von Quaddeln und Juckreiz schützen. Wenn trotz regelmäßiger Einnahme nach zwei Wochen keine Beschwerdefreiheit eingetreten ist, wird die Höherdosierung des Antihistaminikums empfohlen und zwar auf bis auf das Vierfache der zugelassenen Tagesdosis. Auch diese Medikation soll unbedingt regelmäßig und nicht bedarfsweise eingenommen werden. Von der Kombination verschiedener Antihistaminika wird abgeraten, dadurch entstehen keine Vorteile. Sollte sich auch darunter nach vier Wochen keine Beschwerdefreiheit einstellen, wird die zusätzliche Gabe von Omalizumab, Ciclosporin oder Montelukast empfohlen. Von diesen Medikamenten ist alleine das Omalizumab auch tatsächlich für die Therapie der chronischen spontanen Urtikaria zugelassen. Omalizumab ist ein als Arzneimittel angewandtes "Abwehreiweiss" (Immunglobulin G) wie es der Körper so ähnlich auch selbst produziert, um Bakterien und Viren zu bekämpfen. Das Abwehrprotein Omalizumab ist aber nicht auf Bakterien oder Viren programmiert, sondern darauf, ein ganz ähnliches Eiweiss im Körper zu neutralisieren, nämlich das Immunglobulin E. Immunglobulin E ist der wichtigste und stärkste natürliche Mastzellaktivator überhaupt. Obwohl die Mastzelle auch durch viele anderere Stoffe aktiviert werden kann, scheint das Immunglobulin E der "Hauptschalter" zu sein, der die Aktivierbarkeit der Mastzelle steuert. Klinische Studien an bislang über 1000 Patienten mit Urtikaria haben gezeigt, dass Omalizumab sehr wirksam ist: Zahlreiche Patienten - auch jene, die vorher auf Antihistaminika nicht oder kaum angesprochen haben - werden unter Omalizumab beschwerdefrei. Die anderen beiden Empfehlungen dieser Stufe der Behandlungsempfehlung sind Ciclosporin A und Montelukast. Keines der beiden ist für die Behandlung der Urtikaria zugelassen. Das Medikament Ciclosporin A unterdrückt die Immunreaktion des Körpers (Immunsuppressivum), wegen der möglichen Nebenwirkungen müssen die Patienten engmaschigen Blut- und Urinkontrollen unterzogen werden. Das antientzündlich wirkende Medikament Montelukast (ein Leukotrienantagonist) hingegen ist gut verträglich, allerdings wirkt es nur bei wenigen Patienten so gut, dass damit Beschwerdefreiheit erzielt wird. Von der Gabe von Kortison als Dauertherapie in Form von Tabletten oder Spritzen wird ausdrücklich abgeraten. Lediglich bei sehr starken Schüben kann Kortison als Kurzzeittherapie für einige Tage angewendet werden. Kortison in Form von Salben oder Cremes hingegen sind bei einer Urtikaria nicht wirksam. Von der Anwendung wird ausdrücklich abgeraten. Die Behandlungs- empfehlungen der Leitlinie basieren auf einer streng wissenschaftlichen Auswertung von Klinischen Studien. Daher finden experimentelle Behandlungsverfahren in einer Leitlinie keine Beachtung. Dennoch haben viele Ärzte mit der einen oder anderen alternativen Behandlungsmethode gute Erfahrungen gemacht, zum Beispiel mit der Eigenbluttherapie. Im Allgemeinen aber muss man bei der Anwendung alternativer Heilmethoden zu großer Vorsicht raten. All zu oft werden zu erheblichen Kosten völlig wirkungslose oder auch gefährliche Behandlungsformen angeboten. Bei schwerer chronischer spontaner Urtikaria, z.B. beim Auftreten von Schleimhautschwellungen mit Schluckbeschwerden und Atemnot, wird das ständige Mitführen eines Notfallsets empfohlen, mit dem sich schwere Urtikariaschübe kontrollieren lassen. Meist enthalten solche Notfallsets ein schnell wirksames Kortisonpräparat sowie ein Antihistaminikum.
Zu dieser Gruppe gehören solche Urtikariaformen, bei denen Juckreiz, Quaddeln, und/oder Angioödeme nur nach bestimmten Reizen auftreten. Die größte Untergruppe der induzierbaren Urtikaria ist die physikalische Urtikaria. Hier sind es Reibung, Kälte, Wärme, Druck und Licht (also physikalische Kräfte), die die Beschwerden auslösen. Alle Formen der induzierbaren Urtikaria können einzeln, zusammen mit einer oder mehreren anderen induzierbaren Urtikariaformen, oder auch häufig bei Patienten mit einer chronischen spontanen Urtikaria auftreten.
3.2.1 Symptomatischer Dermographismus / Urticaria factitia
von Nicole Schoepke
Der symptomatische Dermographismus, oft auch Urticaria factitia genannt, gehört zu den physikalischen Formen der induzierbaren Urtikaria und stellt die häufigste Unterform der physikalischen Urtikaria dar. Oft tritt er mit anderen Formen der Urtikaria zusammen auf. Der auslösende Reiz für die juckende und/oder brennende Haut und die streifenförmigen Quaddeln ist das Einwirken von Scherkräften auf die Haut, wie sie z. B. beim Reiben, Kratzen oder Scheuern entstehen (Abb. 10, 11).
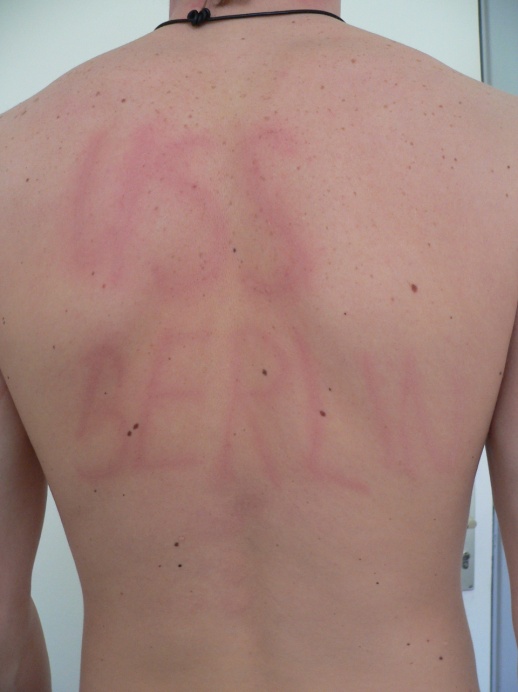
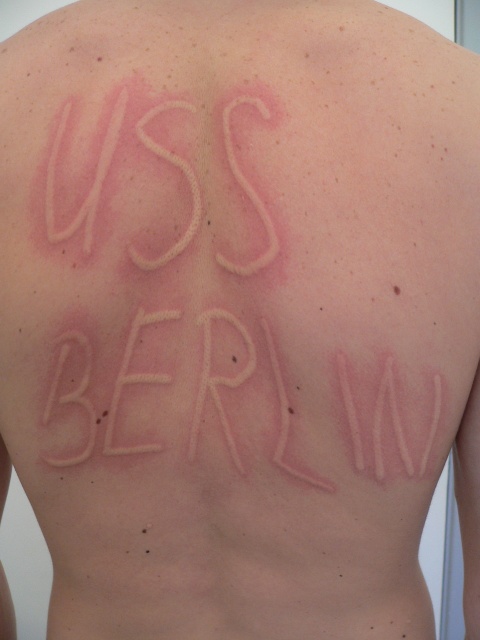
Abbildung 10 a und b: Symptomatischer Dermographismus (Urticaria factitia). Wenige Minuten nach dem „Schreiben“ erscheint der Schriftzug als Quaddel auf der Haut. Bild a direkt nach dem „Schreiben“, Bild b 5 Minuten später. (Quelle: Allergie Centrum Charité)
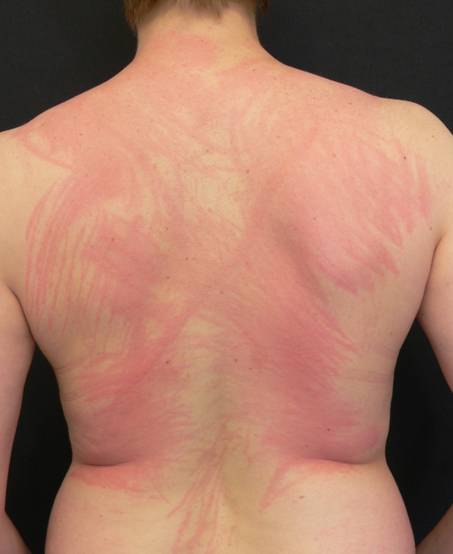
Abbildung 11a: Symptomatischer Dermographismus (Urticaria factitia) (Quelle: Allergie Centrum Charité)
Die Häufigkeit des symptomatischen Dermographismus in der Gesamtbevölkerung beträgt je nach Literaturangabe bis zu 5%. Betroffen sind vor allem junge Erwachsene zwischen dem 20. und 30. Lebensjahr. Die Angaben zur Dauer schwanken zwischen 2 und 5 Jahren, wobei solche Angaben rein statistischer Natur sind und nicht auf einen individuellen Patienten angewandt werden können.
Beschwerden
Wie bei anderen Formen der Urtikaria sind die Leitsymptome des symptomatischen Dermographismus flüchtige Quaddeln, Rötungen, Juckreiz und/oder Brennen. Seltener werden auch Kribbeln, Beißen und Wärmeempfindung beschrieben. Wichtig ist: Die Hauterscheinungen entstehen niemals spontan, sondern ausschließlich an solchen Stellen, an denen kurz zuvor Scherkräfte einwirkten; Stellen also, an denen enge Kleidung auf der Haut gerieben hat oder an denen gekratzt wurde. Die Stärke der zur Auslösung notwendigen Scherkräfte variiert beträchtlich. Manche Patienten berichten, dass die Beschwerden nach dem Duschen auftreten. In diesem Fall haben schon die Scherkräfte des Wasserstrahls oder des anschließenden Abtrocknens ausgereicht, die Beschwerden hervorzurufen. Bei anderen bedarf es eines starken Kratzens, um die Hautveränderungen hervorzurufen.
Die Quaddeln entstehen bei Patienten mit symptomatischem Dermographismus innerhalb von Sekunden bis wenigen Minuten und können bis zu mehreren Stunden andauern. Die oft sehr gut zu beobachtende Abfolge der Hautreaktion ist hier kurz zusammengefasst: Nach dem Reiben oder Kratzen der Haut kommt es zu einer Rötung der Haut (durch erhöhten Blutfluss), um die sich im weiteren Verlauf ein geröteter Hof ausbildet, der weit über die Auslösestelle hinausgeht, an der sich anschließend eine Quaddel ausbildet und Juckreiz einstellt. Zunächst ist die Quaddel noch rot. Sie wird dann aber weißlich, und nach wenigen Minuten ist das Vollbild erreicht: Eine juckende, etwas über die Auslösestelle hinausgehende weißliche Quaddel auf einem geröteten Hof. In der Reihenfolge des Erscheinens verschwinden die Symptome auch wieder: Nach kurzer Zeit lässt die Rötung etwas nach. Dann wird auch der Juckreiz schwächer und verschwindet mit der Quaddel. Die Quaddeln sind oft streifenförmig oder länglich und entsprechen in ihrer Form dem vorangegangenen Reiz auf die Haut.
Auslöser und Ursachen
Beim symptomatischen Dermographismus kann in aller Regel keine Ursache gefunden werden. Eine Durchuntersuchung auf zugrundeliegende Ursachen ist, anders als bei der chronischen spontanen Urtikaria, daher nicht angezeigt.
Untersuchungen
Beim symptomatischen Dermographismus ist die Diagnose relativ einfach: Die meisten Patienten wissen ja, dass Kratzen der auslösende Reiz für das Entstehen von Quaddeln ist. Bei der ärztlichen Untersuchung wird dann mit einem Holzspatel oder mit einem speziellen Instrument, einem sogenannten Dermographometer, mit mäßigem Druck über die Haut (bsp. am Rücken oder Unterarm) gestrichen. Dabei kommt es bei fast allen Menschen zu einer Hautreaktion, dem sog. Dermographismus (griechisch für „auf die Haut schreiben“). Bei Gesunden entsteht ein „roter Dermographismus“, der nichts weiter als eine kurz andauernde Hautrötung als Reaktion auf die erfolgte mechanische Reizung ist. Beim Patienten mit symptomatischem Dermographismus kommt es jedoch zu einer Quaddel mit der typischen juckenden Hautrötung, die spätestens nach mehreren Stunden folgenlos wieder abheilt.
Wie kann man die Schwere der Erkrankung bestimmen und schauen, ob die Behandlung wirksam ist? Hierfür wird ein Dermographometer verwendet, z.B. FricTest® ( www.moxie-gmbh.de). Dieses Gerät besteht aus einem flachen Plastikkamm mit insgesamt 4 Plastikstiften unterschiedlicher Länge, der senkrecht zur Haut aufgesetzt und unter Druck über die Haut gestrichen wird (Abb. 11b). Die Ablesung erfolgt nach 10 Minuten für jeden einzelnen Stift. Hiermit kann der sogenannte Schwellenwert bestimmt werden, das heißt die geringste benötigte Scherkraft zur Auslösung einer Quaddel.

Abbildung 11b: FricTest®, ein Dermographometer zur Bestimmung der Schwere der Erkrankung
Behandlung
Da so wenig über die Ursachen des symptomatischen Dermographismus bekannt ist, ist eine ursächliche Behandlung nicht möglich. Allen Patienten ist zunächst zu raten, die auslösenden Reize möglichst zu meiden. Dazu zählt vor allem der Verzicht auf eng anliegende, zwickende und scheuernde Kleidung und enge Gürtel, das „auf Links drehen“ von T-Shirts oder die Verwendung von Weichspülern für beispielsweise Handtücher. Es sollte auf eine ausreichende rückfettende Hautpflege geachtet werden, um zusätzlichen Juckreiz durch trockene Haut zu vermeiden. Was sollte außerdem getan werden?
Mit verschiedenen Medikamenten wird versucht, das Auftreten von Beschwerden komplett zu verhindern, und zwar so lange bis der symptomatische Dermographismus von alleine abheilt. Am häufigsten werden nicht müde machende Antihistaminika (auch genannt „Antihistaminika der 2. Generation, beispielsweise Loratadin, Cetirizin …) in einfacher Dosierung empfohlen. Wenn weiterhin Beschwerden auftreten, kann eine Aufdosierung bis zum Vierfachen der einfachen Tagesdosis erfolgen. Führt auch dies nicht zu einem ausreichenden Schutz, können andere Medikamente, z.B. Omalizumab, hilfreich sein. Am Besten hilft hier ein Dermatologe oder Allergologe.
3.2.2 Druckurtikaria
von Markus Magerl
Vom symptomatischen Dermographismus abzugrenzen ist die Druckurtikaria. Bei dieser seltenen Erkrankung entstehen einige Stunden nach Druckeinwirkung auf die Haut Schwellungen, die oft tief liegen und in Gelenkbereichen auch schmerzhaft sein können. Die Schwellungen gehen mit einer Rötung einher und sind häufig erst nach 1 bis 2 Tagen wieder ganz verschwunden. Die typischerweise flüchtigen oberflächlichen Quaddeln, wie sie bei anderen Formen der Urtikaria auftreten, findet man hier nicht.
Der zur Auslösung notwendige Druck ist relativ hoch und muss länger auf eine Stelle einwirken. Ein einfaches Kratzen der Haut kann keine Druckurtikaria auslösen. Um den Verdacht auf eine Druckurtikaria zu bestätigen, wird eine Drucktestung gemacht (Abb. 7). Dabei wird ein 5kg schwerer Stempel auf den Arm oder den Oberschenkel gesetzt, der dort 15 Minuten verbleibt. Die Ablesung erfolgt sechs Stunden später, man erwartet bei einem positiven Testergebnis eine derbe gerötete Schwellung am Ort der vorangegangenen Testung.

Abbildung 7: Drucktestung bei Verdacht auf Druckurtikaria (Quelle: Allergie Centrum Charité)
Die Behandlung der Druckurtikaria ist eine Herausforderung. Antihistaminika der 2. Generation helfen oft erst in höheren Dosierungen. Nicht selten müssen andere Wirkstoffe zusätzlich gegeben werden. Es gibt keine allgemeingültige medikamentöse Therapieempfehlung.
Eine schnelle Hilfe und wesentliche Erleichterung kann durch Druckentlastung erreicht werden, was leider nicht in allen Situationen zu verwirklichen ist. Da Druck definiert ist als eine bestimmte Krafteinwirkung auf eine bestimmte Fläche, gibt es zwei Möglichkeiten, den Druck zu vermindern: Zum einen kann man versuchen, die Kraft zu reduzieren, zum anderen kann man die Fläche vergrößern, auf die diese Kraft wirkt. Wichtig sind das Tragen weiter und weicher Schuhe, die Benutzung von gepolsterten Trägern an Taschen und Rucksäcken und ähnliche Maßnahmen, um die Hauterscheinungen gar nicht erst entstehen zu lassen. Bei der Druckurtikaria findet sich fast nie eine Ursache, die eine heilende Behandlung möglich machen würde. Insgesamt ist die Druckurtikaria eher eine seltene Form der Urtikaria. Sie tritt oft in Kombination mit einer chronischen spontanen Urtikaria auf.
3.2.3 Kälteurtikaria
von Marina Abajian
Die Kälteurtikaria ist eine der häufiger vorkommenden Formen der physikalischen Urtikaria. Wie der Name schon sagt, ist Kälte der Auslöser für die Hauterscheinungen. „Kälte“ ist dabei sehr weitgefasst zu verstehen: Alles, was kühler ist als die menschliche Haut, kann schon als Kälte gelten.
Jeder Patient mit Kälteurtikaria hat eine sogenannte individuelle Schwellentemperatur. Das ist die höchste Temperatur, die bei diesem Patienten gerade noch eine Quaddel auslöst. Das heißt: Temperaturen, die über der Schwellentemperatur liegen, lösen keine Quaddeln aus, aber alle Temperaturen, die unterhalb der Schwellentemperatur liegen, tun das. Je höher die Schwellentemperatur liegt, desto häufiger hat der Patient Beschwerden. Im Verlauf der Erkrankung bleibt die Schwellentemperatur relativ stabil, sie kann aber durch eine Behandlung gesenkt werden.
Kälteallergie oder Kälteurtikaria?
Die Begriffe „Kälteurtikaria“ und „Kälteallergie“ werden oft gleichbedeutend gebraucht. Das ist aber nicht ganz richtig. Eine Kälteurtikaria verursacht zwar allergieähnliche Beschwerden ist aber keine Allergie im eigentlichen Sinne. Eine Allergie beruht auf der Bildung von Antikörpern gegen einen auslösenden Stoff, das Allergen. Ein Allergen ist eine an sich harmlose Substanz aus unserer Umwelt, gelegentlich auch ein im Körper vorhandener Stoff. Bei Kontakt mit dem Allergen kommt es zu einer allergischen Reaktion. Da Kälte keine Materie ist, können gegen Kälte keine Antikörper gebildet werden, daher kann es auch keine Kälteallergie geben. Die genauen Mechanismen, die der Kälteurtikaria zugrunde liegen, sind bisher noch nicht vollkommen verstanden. Vermutlich führen die Prozesse, die im Körper als Reaktion auf die Kälte ablaufen indirekt zur Aktivierung von Mastzellen in der Haut und zur Ausschüttung von Histamin und anderen Entzündungsstoffen.
Die Kälteurtikaria ist eine häufige Form der physikalischen Urtikaria. In kalten Ländern (z.B. Skandinavien) kommt sie häufiger vor, in warmen etwas seltener. Frauen sind etwa doppelt so oft betroffen wie Männer, beide Geschlechter meist im jungen Erwachsenenalter. Die durchschnittliche Krankheitsdauer beträgt etwa 5 bis 8 Jahre. Der Schwerpunkt der jahreszeitlichen Verteilung liegt in unseren Breiten klar im Winter.
Beschwerden
Bei der Kälteurtikaria kommt es zu Quaddeln und/oder Schwellungen infolge direkten Kontaktes der Haut oder der Schleimhäute mit Kälte in jeglicher Form (Luft, Wasser, Gegenstände, Getränke oder Mahlzeiten, verdunstender Schweiß). Die Quaddeln und Schwellungen treten manchmal noch während der Kälteeinwirkung auf, meist aber wenige Minuten danach. Sie bilden sich innerhalb weniger Stunden zurück. In der Regel sind die Hautreaktionen (Quaddeln, Rötung, Juckreiz, Brennen, Schwellungen) auf den Ort der Kälteeinwirkung begrenzt. Deswegen sind im Winter meist die unbekleideten Körperregionen wie Hände und Gesicht betroffen. Viele Patienten berichten, dass neben der absoluten Temperatur auch ein rascher Temperatur- wechsel, also ein großer Temperaturunterschied (Warm- Kalt-Übergang) zum Auftreten von Quaddeln führen kann.
Komplikationen
Die Kälteurtikaria birgt besondere Gefahren, die glücklicherweise nur selten zu schweren Komplikationen führen. Bei großflächigem Kältekontakt, wie z.B. Schwimmen in kaltem Wasser kann es aber gefährlich werden: So kann der sprichwörtliche „Sprung ins kalte Wasser“ eine generalisierte, also den ganzen Körper betreffende Urtikariareaktion auslösen, die bis zum Schock führen kann. Aufgrund der Histaminausschüttung kommt es dabei aufgrund der Erweiterung der Blutgefäße zu einem Blutdruckabfall. Durch die Quaddelbildung selbst verschwindet noch mehr Flüssigkeit aus dem Blutkreislauf, was zu einem weiteren Blutdruckabfall führt. In der Folge kommt es zu einer geringeren Durchblutung lebenswichtiger Organe (wie Gehirn, Herz, Niere), dessen Auswirkung Bewusstlosigkeit und Ertrinken sein kann.
Der Genuss von kalten Getränken oder von Speiseeis kann bei Patienten mit Kälteurtikaria zu Schwellungen im Rachenbereich führen. Solche Schwellungen können nicht nur Schluckbeschwerden, sondern auch Atemnot bzw. einen kompletten Verschluss der Atemwege zur Folge haben.
Vorsicht ist für Patienten mit Kälteurtikaria bei einem Krankenhausaufenthalt und insbesondere bei Operationen geboten, denn Infusionslösungen, die vor der intravenösen Verabreichung nicht auf Körpertemperatur erwärmt werden, können eine Kälteurtikaria auslösen. Eine bekannte Kälteurtikaria sollte daher stets auch dem Narkosearzt mitgeteilt werden.
Auslöser und Ursachen
Die Kälteurtikaria tritt in den meisten Fällen ohne einen bekannten Grund auf, kann jedoch sehr selten infolge anderer Erkrankungen entstehen. In diesem Zusammenhang wurde in der Literatur in Einzelfällen über hämatologische Erkrankungen, Infekte durch Bakterien, Viren und Parasiten sowie vorangegangene Insektenstiche berichtet. Inwieweit diese aber tatsächlich eine ursächliche Rolle in der Entwicklung der Kälteurtikaria spielen, ist fraglich.
Untersuchungen
Die Diagnose der Kälteurtikaria ist relativ einfach. Zunächst wird getestet, ob tatsächlich eine Kälteurtikaria vorliegt. Hierfür werden verschiedene Testverfahren verwendet, von denen der sog. Eiswürfeltest die am weitesten verbreitete und einfachste Testmethode ist. Hierbei wird ein schmelzender Eiswürfel in einer Plastiktüte für 5 Minuten auf der Haut des Unterarmes platziert und die Quaddelbildung 10 min nach Ende der Testung beurteilt. Viel genauer lässt sich eine Kälteurtikaria mit einem elektronischen Testgerät, dem TempTest® diagnostizieren (Abb. 13). Dabei wird ein metallisches Kühlelement mit einem genau definierten Temperaturverlauf mit der Haut in Kontakt gebracht. So lässt sich nicht nur feststellen, ob eine Kälteurtikaria vorliegt, sondern auch die genaue Schwellentemperatur ermitteln.

Abbildung 13a: TempTest® Gerät zur standardisierten Kälteprovokation der Haut.
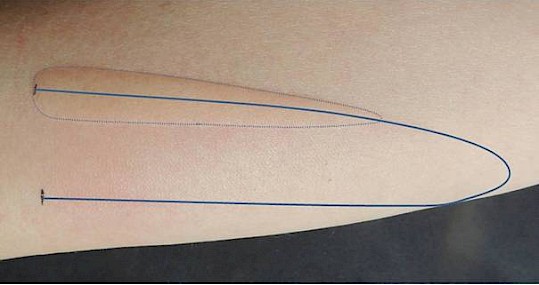
Abbildung 13b: Das TempTest® Gerät erlaubt die die Hautprovokation mit Temperaturen von 4oC bis 44oC. Die Temperaturen werden mit Peltier-Elementen an den offenen Enden des „U“ erzeugt. Alle Temperaturen dazwischen bilden sich im Verlauf des „U“ ab. Die Hautreaktion entspricht in Ihrer Länge einer bestimmten Schwellentemperatur. Durchgehende Linie: Verlauf des „U“ auf der Haut während der Testung. Gestrichelte Linie: Begrenzung der durch Kälte entstandenen Quaddel. (Quelle: Allergie Centrum Charité, www.moxie-gmbh.de)
Warum ist es für Kälteurtikariapatienten hilfreich, ihre persönlichen Schwellentemperaturen zu kennen? Nun, die Schwellentemperatur ist ja die Hauttemperatur, ab der es zu Beschwerden kommt. Wer seine Schwellentemperatur kennt, kann darauf achten, seine Haut vor dieser Temperatur und kälteren Temperaturen zu schützen, und sich solchen Temperaturen nicht auszusetzen. Darüber hinaus lässt sich mit der Schwellentemperatur die Krankheitsschwere abschätzen. Je höher die Schwellentemperatur, desto höher die Krankheitsaktivität. Mit Hilfe der Schwellentemperatur lassen sich außerdem der Therapieerfolg recht genau beurteilen und die beste Behandlung finden. In seltenen Fällen der Kälteurtikaria reagiert die Haut nicht auf lokale Kälteeinwirkung. In diesem Fall sind manchmal eine längere Provokationsdauer oder die Verwendung eines anderen Provokationstests (Kältearmbad, Kältekammer) sinnvoll.
Behandlung
Am Wichtigsten ist, dass Patienten mit Kälteurtikaria über Ihre Erkrankung genau Bescheid wissen und Kältekontakt meiden. Hierzu gehören u. a. das Tragen von dichter warmer Kleidung, Handschuhen, Mützen, Schals bei kalten Temperaturen, der Verzicht auf Baden in kaltem Wasser, sowie das Meiden von eisgekühlten Speisen oder Getränken. Nichtsdestotrotz ist ein vollkommenes Vermeiden - besonders bei hoher Schwellen- temperatur – im Alltag nicht möglich. Da bei der Kälteurtikaria die Ursachen der Erkrankung unbekannt sind und in aller Regel unerkannt bleiben, steht das Vermeiden von Symptomen klar im Mittelpunkt der Behandlung.
Häufig wird Kälteurtikariapatienten geraten, eine antibiotische Behandlung, z.B. mit Doxycyclin, durchzuführen. Die kann sinnvoll sein, da die Kälteurtikaria hierdurch zur Abheilung gebracht werden kann. Es liegen bisher allerdings noch keine guten Studien zu dieser Behandlung vor, und man muss davon ausgehen, dass weniger als die Hälfte der Patienten hierdurch beschwerdefrei werden.
Um sich vor dem Auftreten von Quaddeln, Juckreiz und Schwellungen nach Kältekontakt zu schützen, sollte täglich (oder vor Kontakt mit Kälte) ein nicht müde machendes Antihistaminikum eingenommen werden. Bei manchen Patienten sind höhere Dosierungen, also zum Beispiel zwei oder sogar vier Tabletten täglich notwendig, um einen ausreichenden Schutz herzustellen. Antihistaminika schützen vor der Wirkung des Histamins, das bei Patienten mit Kälteurtikaria nach Kältekontakt in der Haut freigesetzt wird und Quaddeln sowie Juckreiz auslöst (s. Abschnitt 1.3, „Die Mastzelle als Schlüsselzelle“). Omalizumab zeigt bei Patienten mit Kälteurtikaria eine ähnlich gute Wirksamkeit wie bei der chronischen spontanen Urtikaria. Eine explizite Zulassung von Omalizumab für die Kälteurtikaria besteht derzeit allerdings nicht.
Eine weitere Form der Behandlung von Patienten mit Kälteurtikaria ist die sogenannte Kältegewöhnungsbehandlung. Hierbei wird durch tägliches kaltes Duschen die Empfindlichkeit der Haut gegen Kälte gesenkt. Diese Behandlung ist allerdings aufwendig, nicht ganz ungefährlich und muss unter stationären Bedingungen eingeleitet werden. Sie sollte also nicht auf eigene Faust verwendet werden, sondern immer nur durch einen Allergologen oder Dermatologen durchgeführt werden.
Patienten die stark betroffen sind, sollten mit einer Notfallmedikation versehen sein. Ein Notfallset besteht meistens aus einem Kortisonpräparat und einem Antihistaminikum. Bei schweren Verläufen kann das Mitführen eines Adrenalinautoinjektors sinnvoll sein.
3.2.4 Lichturtikaria
von Karsten Weller
Sonne und Quaddeln
Die Lichturtikaria, auch solare Urtikaria genannt, gehört zu den seltenen physikalischen Urtikariaformen. Bei der Lichturtikaria entstehen die für die Urtikaria typischen Quaddeln und Juckreiz nach Einwirkung von Licht, insbesondere Sonnenlicht. Die Lichturtikaria wird im allgemeinen Sprachgebrauch (fälschlicherweise) gelegentlich auch „Sonnenallergie“ genannt.
An einer Lichturtikaria kann man in jedem Alter erkranken. Möglicherweise sind Frauen häufiger von einer Lichturtikaria betroffen als Männer, insgesamt ist jedoch bisher wenig über die Geschlechterverteilung und die Krankheitsdauer der Lichturtikaria bekannt. Eine Lichturtikaria besteht oft über viele Jahre, teilweise über Jahrzehnte. Viele Patienten mit Lichturtikaria leiden zusätzlich an weiteren Formen der Urtikaria, wie z.B. einem symptomatischen Dermographismus (Urticaria factitia).
Beschwerden
Typischerweise beginnt eine Lichturtikaria sehr plötzlich im Frühjahr oder Sommer. Wenige Sekunden bis Minuten nach Lichteinwirkung (UVA, UVB oder sichtbares Licht) entstehen auf der Haut, die dem Licht ausgesetzt war, juckende Quaddeln. In seltenen Fällen kommt es aber auch erst einige Stunden nach Sonnenbestrahlung zur Quaddelbildung. Komplett lichtgeschützte Haut bleibt in aller Regel erscheinungsfrei. Leichte Kleidung hält UV-Strahlen und sichtbares Licht jedoch oft nicht vollständig ab, so dass es vorkommen kann, dass die Lichturtikaria auch an „bedeckten“ Körperstellen auftritt. Wird die Sonneneinstrahlung beendet, verschwinden die Beschwerden oft innerhalb von ein bis zwei Stunden wieder. Bei geringerer Strahlenintensität können auch nur Rötungen entstehen, daher ist es nicht immer einfach, die Lichturtikaria von anderen durch Licht ausgelösten Hautreaktionen zu unterscheiden. Wird der ganze Körper der auslösenden Strahlung ausgesetzt, kann es auch zu schwerwiegenderen Symptomen wie Atemnot, Schwindel oder einem anaphylaktischen Schock kommen.
In Lichttestungen hat man herausgefunden, dass Patienten häufig nur auf einen Teil des Lichtspektrums, d.h. nur auf Strahlung innerhalb eines bestimmten Wellenlängenbereichs reagieren. Diesen Wellenlängenbereich nennt man Aktionsspektrum. Bei einigen Patienten mit Lichturtikaria liegt das Aktionsspektrum im Bereich des sichtbaren Lichts, andere reagieren nur auf die für uns unsichtbare UVA– Strahlung (340–400 nm Wellenlänge) oder auf UVB-Strahlung (280–320 nm) (Abb. 14a). Gelegentlich kommt es vor, dass Patienten sowohl auf sichtbares Licht als auch auf UV-Strahlung reagieren.
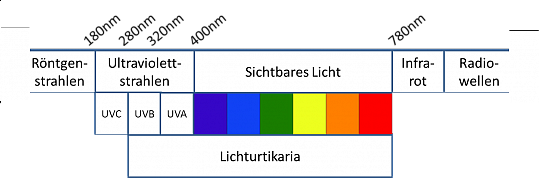
Abbildung 14a: Wellenlängen des Lichts. Die Beschwerden der Lichturtikaria können durch sichtbares Licht oder auch von UV-A oder UV-B-Strahlen ausgelöst werden. (Quelle: Allergie Centrum Charité)
Interessanterweise gibt es Patienten, bei denen ausschließlich das Licht der Sonne eine Urtikaria auslöst, künstliches Licht wird problemlos vertragen. Bei etwa 70% der Patienten mit Lichturtikaria gibt es neben dem Aktionsspektrum einen bestimmten Wellenlängenbereich, durch den die Quaddelbildung unterdrückt wird, das sog. „Hemmspektrum“. Meistens sind die Wellenlängen des Hemmspektrums länger als die des Aktionsspektrums: Liegt z.B. das Aktionsspektrum im UVA-Bereich mit Wellenlängen um 320–400 nm, würde das Hemmspektrum möglicherweise im sichtbaren Licht liegen (400–780 nm). Bei den meisten Patienten mit Lichturtikaria tritt eine Hemmung der Urtikaria aber nur auf, wenn die Bestrahlung mit dem Hemmspektrum zeitlich direkt nach der Bestrahlung mit dem Aktionsspektrum erfolgt.
Verwechslungsmöglichkeiten
Bei der Wärmeurtikaria, einer sehr seltenen Form der physikalischen Urtikaria, treten Quaddeln und Juckreiz an Hautstellen auf, die Wärme ausgesetzt sind (z.B. warmem Wasser oder warmer Luft). Deshalb kann die Wärmeurtikaria, wenn sie im Sommer auftritt, mit der Lichturtikaria verwechselt werden. Bei einer Lichturtikaria sind in aller Regel nur solche Hautstellen betroffen, die dem Licht ausgesetzt sind, während bei der Wärmeurtikaria die Quaddeln eher an bekleideter Haut auftreten (Wärmeentwicklung). Im Zweifel sollten Wärme- und Lichttestungen die Diagnose sichern. Manchmal können auch die Hautveränderungen bei der sogenannten polymorphen Lichtdermatose denen einer Lichturtikaria ähneln. Allerdings bleiben sie bei Ersterer typischerweise deutlich länger (Tage!) bestehen. Dasselbe gilt für photoallergische oder phototoxische Kontaktekzeme und seltenere Erkrankungen wie den Lupus erythematodes und die Porphyrie.
Ursachen
Anders als bei der chronischen spontanen Urtikaria, ist über einen eventuellen Zusammenhang der Lichturtikaria mit Infektionen, Nahrungsmittelzusatzstoffen, Allergien oder anderen Ursachen noch sehr wenig bekannt. Daher wird die Lichturtikaria in den meisten Fällen als „idiopathisch“ (= Ursache nicht geklärt) bezeichnet und in aller Regel keine Ursachensuche empfohlen.
Untersuchungen
Zur Diagnose einer Lichturtikaria sollte eine Lichttestung durchgeführt werden. Hierzu wird die Haut (oder Teile der Haut) mit Licht unterschiedlicher Wellenlängen bestrahlt, um den auslösenden Wellenlängenbereich festzustellen. Getestet wird mit einer sog. „Lichttreppe“ an normalerweise nicht sonnenbestrahlter Haut, z.B. am Rücken oder am Gesäß (Abb. 14b). Auch bei anderen lichtausgelösten Hauterkrankungen kann der Lichttest positiv ausfallen, d.h. Hautsymptome auslösen. Typisch für die Lichturtikaria ist hierbei allerdings, dass es innerhalb von Minuten nach Bestrahlung in den Testfeldern zu einer Quaddelbildung kommt, die flüchtig ist und fast immer nach 1-2 Stunden wieder abgeklungen ist.
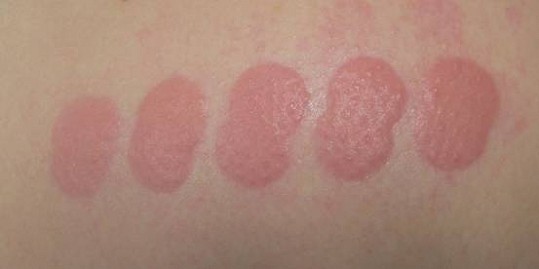
Abbildung 14b: Quaddeln nach einer "UV-Lichttreppe", also einer Testung mit verschiedenen Dosierungen von UV-Licht. Die Patientin reagierte deutlich mit Quaddelbildung auf UV-B Strahlen.
Behandlung
Da noch nicht genau bekannt ist, wie und warum eine Lichturtikaria entsteht, gibt es zurzeit keine anerkannt wirksame Therapie, die die Ursache der Erkrankung bekämpft. Daher versucht man, entweder den Ausbruch der Urtikaria durch Lichtschutz zu verhindern oder die Symptome zu mildern.
Eine relativ einfache Möglichkeit, sich vor der Sonneneinwirkung zu schützen, sind Sonnenschutzcremes mit einem hohen Lichtschutzfaktor und Breitbandfilter sowie Kleidung, Hüte und der vornehmliche Aufenthalt im Schatten. Leider sind diese Maßnahmen meist nur bei Patienten wirksam, die auf ultraviolettes Licht reagieren, haben aber wenig Nutzen bei der durch sichtbares Licht ausgelösten Urtikaria.
Eine andere Möglichkeit der symptomatischen Behandlung ist die Einnahme von Antihistaminika, die die Wirkungen des Histamins blockieren. Neben Antihistaminika können zur Behandlung prinzipiell all jene Medikamente eingesetzt werden, die aktuell auch für die chronische spontane Urtikaria empfohlen werden.
Eine Therapiealternative, die Erfolg bringen kann aber oft in der Realität kaum durchführbar ist, ist eine Licht- Gewöhnungsbehandlung. Bei dieser Therapie werden zunächst nur Teile des Körpers, später der ganze Körper regelmäßig mit Licht der auslösenden Wellenlängen bestrahlt (Phototherapie). Die intensiven Bestrahlungen führen zu einer Gewöhnung der Haut an Licht, und es kommt nicht mehr so leicht zur Quaddelbildung. Ein Nachteil ist, dass der Erfolg dieser Behandlung bei Unterbrechung wieder nachlässt und dauerhafte Lichtbehandlungen auf der anderen Seite mit potentiellen, negativen Langzeitnebenwirkungen vergesellschaftet sind.
3.2.5 Cholinergische Urtikaria
von Sabine Altrichter
Zu den induzierbaren Formen der Urtikaria wird auch die cholinergische Urtikaria gezählt. Die cholinergische Urtikaria wird gelegentlich auch cholinerge Urtikaria oder „Schwitzurtikaria“ genannt, manchmal wird auch der Begriff „Wärmereflexurtikaria“ verwendet. Bei der cholinergischen Urtikaria entstehen Quaddeln und Juckreiz durch Erhöhen der Körperkerntemperatur, z.B. durch Schwitzen nach Sport aber auch nach emotionaler Belastung der Patienten.
Die cholinergische Urtikaria ist keine seltene Erkrankung und eine der häufigeren chronischen Urtikariaformen. Sie betrifft beide Geschlechter, und zwar vor allem junge Menschen zwischen dem 15. und dem 25. Lebensjahr. Nach einer Studie der Freien Universität Berlin leidet mehr als jeder Zehnte 15- bis 35-Jährige an einer cholinergischen Urtikaria. Einen Arzt suchen wegen dieser Erkrankung jedoch nur wenige Personen auf, weil die Symptome in vielen Fällen so gering ausgeprägt sind, dass die Lebensqualität nicht wesentlich beeinträchtigt wird. Dies bestätigt auch die Beobachtung, dass nur etwa 0,2% der Patienten von Hautarztpraxen unter einer cholinergischen Urtikaria leiden. In Langzeitbeobachtungen hat sich gezeigt, dass die cholinergische Urtikaria meist lange bestehen bleibt, im Mittel etwa 8 Jahre. Etwa 30% der Erkrankten haben sogar länger als 10 Jahre mit ihr zu kämpfen. Glücklicherweise nimmt die Schwere der Erkrankung aber in den meisten Fällen mit der Zeit ab. Einige Patienten berichten über eine Besserung ihrer Symptome im Sommer. Dies hängt möglicherweise mit einer Hitze-Akklimatisierung während der wärmeren Jahreszeit zusammen.
Selten tritt die cholinergische Urtikaria familiär gehäuft auf. Interessanterweise haben fast die Hälfte der Patienten mit cholinergischer Urtikaria auch die erbliche Veranlagung, Krankheiten wie Heuschnupfen, Neurodermitis oder Asthma bronchiale zu entwickeln (sog. „atopische Erkrankungen“). Ein solcher Zusammenhang wird bei anderen Formen der Urtikaria nicht beobachtet. Die cholinergische Urtikaria tritt gelegentlich auch gemeinsam mit anderen physikalischen Urtikariaformen auf, in einigen Fällen auch zusammen mit einer chronischen spontanen Urtikaria.
Beschwerden
Bei der cholinergischen Urtikaria treten häufig kleine, stecknadelkopfgroße Quaddeln auf, die typischerweise von einer größeren geröteten Hautstelle umgeben sind. Die Hautveränderungen treten in den meisten Fällen innerhalb von 2 bis 20 Minuten nach dem Einsetzen des Schwitzens auf, in der Regel beginnend am Hals und am Oberkörper. Oft bemerken die Patienten vorher Juckreiz oder ein Kribbeln oder Brennen der Haut. Nach Abkühlung verschwinden die Quaddeln spurlos innerhalb von Minuten bis Stunden. In leichten Fällen entstehen nur einige wenige Quaddeln vor allem am Rumpf. In schwereren Fällen kann der ganze Körper betroffen sein. Glücklicherweise kommt es nur selten zu ernsteren Symptomen wie Angioödemen (= tief liegenden Schwellungen der Haut), Atembeschwerden, Übelkeit, Kopfschmerzen oder Kreislaufkollaps.
Verwechslungsmöglichkeiten
Zu den Krankheiten, mit denen man die cholinergische Urtikaria leicht verwechseln kann, gehören die Wärme- und die Kälteurtikaria, die Lichturtikaria oder auch die chronische spontane Urtikaria, vor allem, wenn diese stressinduziert ist. Gewisse Gemeinsamkeiten weist die cholinergische Urtikaria mit der anstrengungsinduzierten Anaphylaxie auf, Die anstrengungsinduzierte Anaphylaxie ist eine mastzellabhängige Reaktion, bei der es nach Aufnahme eines Allergens (oft Weizen) in Kombination mit körperlicher Anstrengung zum allergischen Schock kommen kann. Dabei können auch Quaddeln auftreten. Anstrengung alleine führt bei diesen Patienten nicht zu Beschwerden.
Auslöser und Ursachen
Im Gegensatz zur chronischen spontanen Urtikaria, bei der die Hautveränderungen ohne einen äußeren Reiz auftreten, entstehen bei der cholinergischen Urtikaria Beschwerden immer infolge eines Auslösers. Mit anderen Worten: Patienten mit cholinergischer Urtikaria können das Auftreten von Beschwerden gezielt herbeiführen. Ausgelöst werden die Beschwerden bei cholinergischer Urtikaria z.B. durch Hitze (z.B. durch dicke Winterkleidung, ein heißes Vollbad), Anstrengung, den Genuss von stark gewürzten Speisen oder auch durch starke Emotionen wie Aufregung oder Erschrecken. Im Gegensatz zur chronischen spontanen Urtikaria sind die zugrunde liegenden Ursachen der cholinergischen Urtikaria wenig bekannt.
Untersuchungen
Das gebräuchlichste Testverfahren zur Diagnose einer cholinergischen Urtikaria ist der Anstrengungstest (Abb. 15). Er wird idealerweise auf einem Fahrradergometer (Heimtrainer-Fahrrad) durchgeführt, Treppensteigen oder Laufen ist aber auch möglich. Kürzlich wurde ein 30-minütiger puls-kontrollierter Anstrengungstest entwickelt, der neben der Diagnosestellung auch eine Schweregradbestimmung der cholinergischen Urtikaria erlaubt. Bei diesem Test wird eine Fahrradprovokation mit steigendem Puls bis zu 170 Schlägen pro Minute durchgeführt. Die Zeit bis zum Auftreten der Quaddeln entspricht der Schwere der Erkrankung: Je schneller die Quaddeln auftreten, desto schwerer die cholinergische Urtikaria.
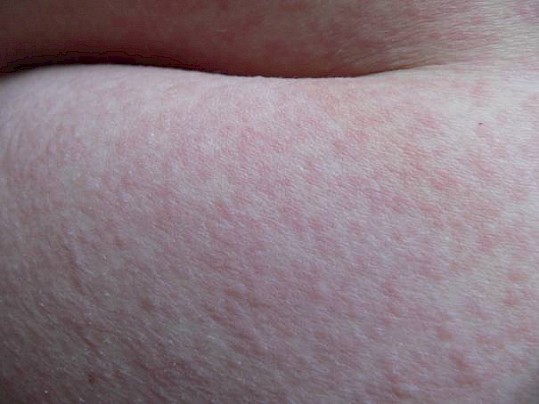
Abbildung 15: Typische Quaddeln nach Anstrengungstest bei Patientin mit cholinergischer Urtikaria. (Quelle: Allergie Centrum Charité)
Eine weitere Möglichkeit der Testung ist das heiße Vollbad oder die Sauna. Hier wird die Quaddelbildung durch die passive Erwärmung ausgelöst. Diese Methode wird heute jedoch nur noch selten verwendet, weil sie im Gegensatz zur Testung mit einem Fahrradergometer nur ungefähre Aussagen über die Schwere der Erkrankung zulässt und in der Durchführung umständlicher ist.
In Urtikariazentren werden außerdem Hauttestungen durchgeführt. Bei Patienten mit cholinergischer Urtikaria kann die Injektion von sog. cholinergen Substanzen (z.B. Metacholin, Acetylcholin oder Pilocarpin) in die obere Hautschicht zu einer Quaddelbildung an der Einstichstelle führen. Leider ist der Test häufig falsch negativ, das bedeutet, es entsteht keine Quaddel, obwohl der Patient an einer cholinergischen Urtikaria leidet. Daher kann dieser Hauttest nur zur Bestätigung der Diagnose eingesetzt werden.
Desweiteren gibt es einen autologen Schweiß- Haut-Test, bei dem ein klein wenig körpereigener Schweiß in verschiedenen Verdünnungen wie bei einem Allergietest in die Haut gespritzt wird, was bei einigen Patienten zu einer Quaddelbildung führt. Diese Reaktion weist auf eine (Auto-)Allergie gegen körpereigenen Schweiß hin.
Sind alle Tests negativ, obwohl man sich sicher ist, an einer cholinergischen Urtikaria zu leiden? In diesem Fall kann es sein, dass die Tests in der sog. „Refraktärzeit“ der Haut durchgeführt wurden. Die Refraktärzeit ist die Zeit nach einem starken Schub der Urtikaria. Während dieser Zeit sind die Mastzellen der Haut nicht dazu in der Lage, erneut Histamin freizusetzen. Sie müssen sich erst „erholen“, um wieder auf Reize reagieren zu können. Es ist nicht genau bekannt, ob in der Refraktärphase Histamin oder ein noch unbekannter Auslöser der Mastzellaktivierung fehlen (z.B. ein Neuropeptid oder ein Allergen). Daher sollte man Anstrengungstests nur durchführen, wenn seit dem letzten Schub der cholinergischen Urtikaria mindestens 24 Stunden vergangen sind.
Behandlung
Leider gibt es aufgrund der Unkenntnis der zugrunde liegenden Ursachen in den meisten Fällen der cholinergischen Urtikaria selten einen Ansatz für eine kausale Therapie und damit eine Heilung. In den meisten Fällen muss auf eine Behandlung der Beschwerden (symptomatische Therapie) zurückgegriffen werden. • Antihistaminika: Bei der cholinergischen Urtikaria sind moderne Antihistaminika Therapie der ersten Wahl, sie verhindern, dass Histamin seine Quaddeln auslösende Wirkung entfalten kann. Hier haben verschiedene Präparate ihre Wirksamkeit gezeigt. Führt ein bestimmtes Antihistaminikum nicht zu einem zufrieden stellenden Schutz, kann getestet werden, welche der vielen anderen zur Verfügung stehenden Substanzen die Beschwerden am besten lindert.
Viele Patienten nehmen täglich oder vorsorglich vor dem Sport oder vor anderen Aktivitäten, bei denen erfahrungsgemäß Quaddeln entstehen, Antihistaminika ein. Meist genügt eine Tablette, um die Symptome vollständig zu unterdrücken. Im Großen und Ganzen orientiert sich die Therapie der cholinergischen Urtikaria an den Therapieempfehlungen der Leitlinie zur chronischen spontanen Urtikaria. Jedoch weist die cholinergische Urtikaria einige Besonderheiten auf, die in Einzelfällen auch Abweichungen von den Therapieempfehlungen erfolgreich sein lassen:
- Ketotifen: Ketotifen ist zugleich ein Antihistaminikum und gilt als ein Stabilisator von Mastzellen. In einzelnen Fällen zeigte es eine gute Wirkung bei der cholinergischen Urtikaria, auch bei Patienten, die auf andere Antihistaminika nicht ansprechen. Aufgrund der müde machenden Wirkung ist Ketotifen jedoch ein Medikament der zweiten Wahl und sollte nur in Ausnahmefällen zur Anwendung kommen.
- Anticholinergika: Clidiniumbromide und Butylscopolaminbromid wurden in Einzelfällen erfolgreich bei der cholinergischen Urtikaria eingesetzt. Diese Medikamente führen unter anderem zu einer verminderten Schweißbildung, als unerwünschte Nebenwirkungen können Hautrötungen, Völlegefühl, Sehstörungen, Herzrasen (Tachykardie) und trockener Mund auftreten. Es liegen keine Langzeitberichte oder Studien mit größerer Fallzahl an Patienten mit diesen Medikamenten vor.
- Andere Medikamente: In Einzelfällen wurden Therapieerfolge mit Propanolol (Beta-Blocker), Maprotiline (tetracyclisches Antidepressivum mit antihistaminerger Wirkung) und Chlordiazepoxid (Benzodiazepin) beschrieben. Um den therapeutischen Nutzen dieser Medikamente einschätzen zu können, müssten jedoch Studien an größeren Fallzahlen an Patienten durchgeführt werden.
- Hardening – Nutzen der Refraktärzeit: Eine weitere Möglichkeit, die Symptome der cholinergischen Urtikaria in den Griff zu bekommen, ist das Ausnutzen der Refraktärzeit, d.h. der Zeit, in der die Mastzellen kein Histamin freisetzen können. Einige Patienten nutzen diesen Umstand, indem sie kontrolliert (z.B. durch Gymnastik) einen Urtikariaschub auslösen und dann für bis zu 24 Stunden quaddelfrei sind. Besser ist eine regelmäßige und unterschwellige körperliche Belastung (d.h. ohne dass Beschwerden auftreten). Wird diese Therapieform also wie ein tägliches kleines Fitnessprogramm durchgeführt, kann so dem Auftreten ausgeprägter Quaddelschübe vorgebeugt werden.
3.2.6 andere Urtikariaformen
Hierzu zählen die seltenen vibrationsinduzierten Angioödeme, bei der tiefe Schwellungen durch Vibrationen an der Haut ausgelöst werden können, die Kontakturtikaria, bei der Quaddeln ausschließlich nach einem Kontakt der Haut mit bestimmten Stoffen auftreten, z.B. Nahrungsmitteln, sowie die aquagene Urtikaria, bei der Quaddeln und Juckreiz nach Kontakt mit Wasser ausgelöst werden können. Einige dieser Formen sind so selten, dass viele Hautärzte in ihrem ganzen Berufsleben keinen Patienten mit einer solchen Urtikariaform gesehen haben.
Zurück zur Übersicht






 English
English Deutsch
Deutsch Francais
Francais Español
Español



